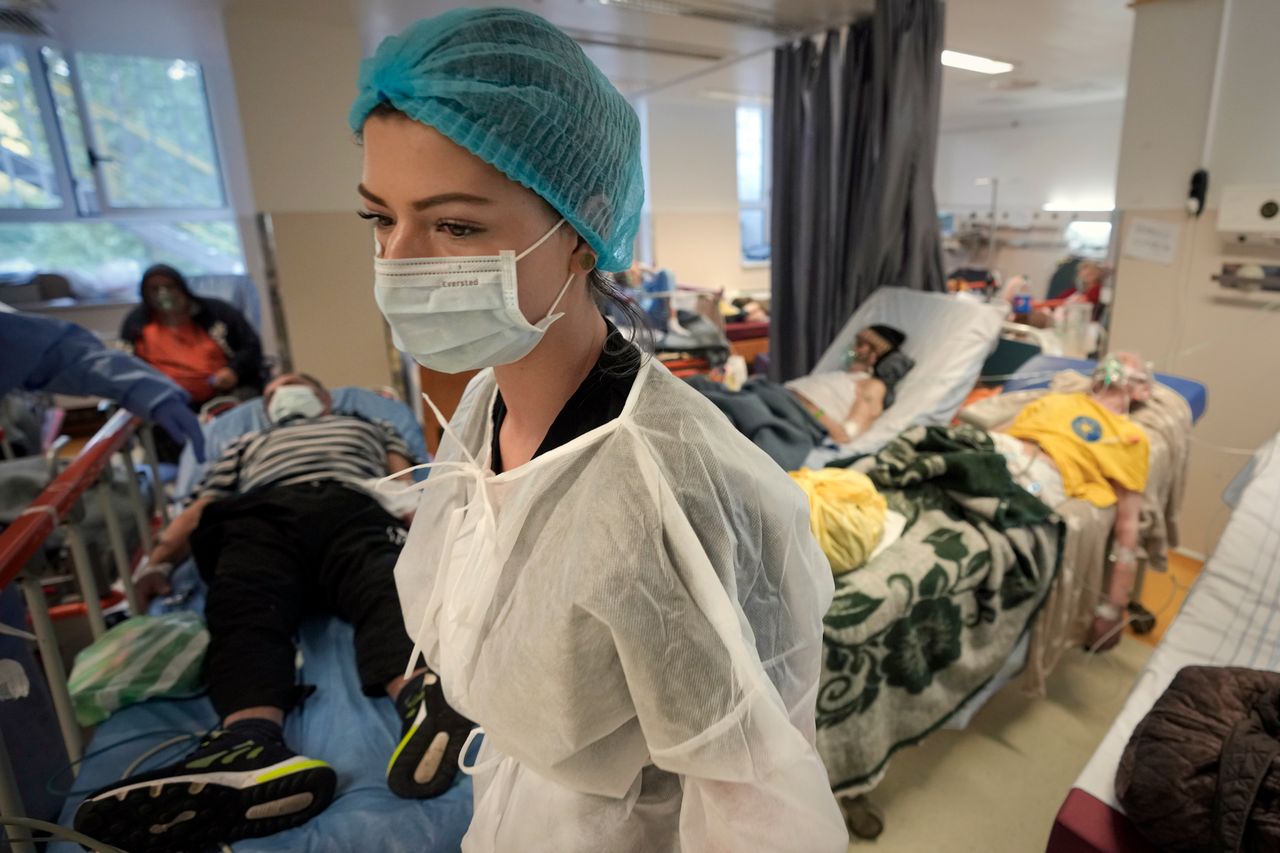
Meer bedden, betere medicijnen en effectieve vaccins — Europa is meer dan klaar voor een nieuwe coronaviruswinter. Maar hetzelfde kan niet gezegd worden van eerstelijns gezondheidspersoneel.
Maar het eerstelijnspersoneel zit op het uiterste, waarschuwen gezondheidsexperts en beroepsgroepen, aangezien IC-artsen en -verpleegkundigen die anderhalf jaar keihard hebben gewerkt, hun werkuren steeds meer verkorten vanwege uitputting – sommigen stopten zelfs met de gezondheidsberoep volledig.
“Het moreel is erg laag onder verpleegkundigen. We zijn moe en gedesillusioneerd”, zegt Alda Dalla Valle, een ervaren verpleegster die op de spoedeisende hulp van het Epicura-ziekenhuis in de Belgische stad Hornu werkt. Bijna 40 procent van haar team wordt vermist, vertelde Dalla Valle, die ook vice-president is van de Belgische verpleegfederatie, aan ons, omdat sommigen duidelijk verlof hebben opgestapeld en anderen buitenspel worden gezet door een burn-out.
Het goede nieuws is dat de EU, vergeleken met een jaar geleden, beter voorbereid is, met vaccins, nieuwe medicijnen en meer bed- en beademingscapaciteit dan ooit. En het coronavirus is niet langer de mysterieuze ziekte die vorig jaar als een vloedgolf over de Europese gezondheidsstelsels raasde. Artsen en verpleegkundigen die in het hele blok op intensive care-afdelingen werken, hebben ervaring opgebouwd met de behandeling van COVID-19-patiënten.
Maar Europa is nog niet uit het bos. De laatste besmettingsgolf is dramatischer geweest in Oost-Europa , en nu bereikt zelfs het meer gevaccineerde Westen nieuwe pieken. Duitsland ziet een recordaantal gevallen en de regering bereidt nieuwe maatregelen voor de volksgezondheid voor. Oostenrijk heeft Europa’s eerste lockdown opgelegd aan niet-gevaccineerden, terwijl Nederland ook nieuwe beperkingen heeft ingevoerd.
De verspreiding van de griep – die vorig jaar amper de kop opstak – zou ziekenhuizen verder kunnen verstoppen. Jaren van lage casusaantallen worden meestal gevolgd door pieken naarmate het immuunsysteem van mensen steeds vatbaarder wordt voor de ziekte. Gezondheidssystemen waarschuwen ook voor recordaantallen jonge kinderen die om dezelfde reden in het ziekenhuis worden opgenomen met respiratoire syncytiële virussen (RSV).
Terwijl bedden en medicijnen in bulk kunnen worden gekocht, kan het opleiden van personeel jaren duren, waardoor het aanbod van gewillige en bekwame artsen en verpleegkundigen de beperkende factor voor de zorg is.
Laat je niet meer voor de gek houden
Het continent, opnieuw het epicentrum van de pandemie, heeft de afgelopen 12 maanden niet stilgezeten. Zowel de Europese Commissie als de lidstaten hebben geïnvesteerd in behandelingen waarvan is aangetoond dat ze de sterfte door coronavirus verminderen. En de komst van antivirale geneesmiddelen zoals die ontwikkeld door Roche en Pfizer zal de tafel nog meer doen kantelen in het voordeel van artsen die het virus bestrijden.
Ook qua infrastructuur is Europa beter voorbereid op deze winter. Als reactie op de eerste golf, toen de gezondheidsstelsels werden overspoeld met patiënten en bijna instortten, hebben regeringen geïnvesteerd in nieuwe intensive care-bedden en beademingsapparatuur. Zweden heeft bijvoorbeeld zijn aantal IC-bedden meer dan verdubbeld tot 10,4 per 100.000 mensen van vóór de pandemie, volgens het European Observatory on Health Systems and Policies.
Op verzoek van de Commissie heeft de European Society of Intensive Care Medicine (ESICM) geholpen bij het opzetten van een trainingsprogramma om ziekenhuizen weerbaarder te maken voor de winter. Het heeft basisvaardigheden uitgerold naar ander ziekenhuispersoneel, zodat ze op de IC kunnen helpen wanneer het aantal patiënten stijgt.
“Het is heel, heel basaal. Je bent niet onafhankelijk, maar je kunt wel helpen op momenten dat er acute zorg nodig is”, zegt Maurizio Cecconi, ESICM-president en hoofd van de afdeling intensive care van het Humanitas Research Hospital in Milaan.
Hij zei dat het programma een succes was geweest – met zo’n 17.000 artsen en verpleegkundigen die zijn opgeleid, meer dan een doel van 10.000.
Juliane Winkelmann en Gemma Williams, research fellows bij de European Observatory, zeiden dat landen leren de ziekenhuiscapaciteit op en neer te schalen als reactie op het coronavirus. Maar de extra belasting van gezondheidsstelsels heeft een prijs. “De meest gebruikelijke en effectieve strategie om de capaciteit van acute en IC-bedden te vergroten, was het uitstellen van electieve behandelingen en operaties”, leggen de onderzoekers uit.
Ervoor zorgen dat er voldoende opgeleid personeel is, en niet alleen bedden en beademingsapparatuur, is het echte knelpunt voor de zorg, aldus de experts van het European Observatory.
Einde van hun touw
Europese landen staan ook voor de uitdaging om uitgeput ziekenhuispersoneel vast te houden.
Volgens het Permanent Comité van Europese Artsen (CPME) beginnen “extreme arbeidsomstandigheden” artsen uit het beroep te drijven. De situatie is nog erger voor verpleegkundigen, aangezien de Europese Federatie van Verpleegkundigen schat dat iets minder dan een derde van de verpleegkundigen die vóór de pandemie aan het werk waren, sindsdien hun baan hebben verlaten.
Ongeluk onder medisch personeel over lage lonen en bezuinigingen ging vooraf aan de pandemie, die teruggaat tot het bezuinigingsbeleid dat werd opgelegd na de financiële crisis van 2008.
In Ierland hebben tussen 2016 en 2020 ongeveer 3.000 artsen het land verlaten om in het buitenland aan de slag te gaan, zegt Ray Walley, een huisarts in Dublin en vice-president van de CPME. En de situatie voor artsen die bleven, verslechterde steeds verder – uit een onderzoek dat begin dit jaar door de Irish Medical Organization werd uitgevoerd, bleek dat zeven op de tien een hoog risico liepen op een burn-out.
“De omstandigheden voorafgaand aan de pandemie waren slecht, en de pandemie heeft die dingen verergerd”, zei Walley.
In Estland overweegt een derde van de verpleegkundigen te stoppen, zegt Gerli Liivet, vice-president van de nationale vakbond voor verpleegkundigen.
Aan het begin van de pandemie heeft de regering de lonen met de helft verhoogd voor verpleegkundigen die tijdens pandemische golven op de spoedeisende hulp werken. Maar dat is misschien niet meer genoeg, zei Liivet. “Het salaris motiveert verpleegkundigen niet meer omdat de werkdruk zo hoog is”, legt ze uit.
Zelfs gezondheidsstelsels die als voorbeelden van succes worden beschouwd, staan onder druk. In juni staakten Deense verpleegsters bijna 10 weken om een beter loon te eisen, voordat ze bij regeringsbesluit weer aan het werk moesten. Dit volgt op gelijkaardige stakingen in Frankrijk , België en elders.
Volgens de Deense verpleegstersorganisatie (DSR), een vakbond, zijn de lonen voor verpleegkundigen 15 tot 20 procent lager dan die van groepen met een vergelijkbaar opleidingsniveau in andere, meer door mannen gedomineerde sectoren. Verpleegkundigen verwierpen een onderhandelde regeling waarbij hun loon in drie jaar tijd met 5 procent zou zijn gestegen, als onvoldoende.
Premier Mette Frederiksen kondigde de terugkeer van de beperkingen aan, aangezien de gevallen een piek bereiken die sinds december vorig jaar niet meer is gezien. Ze vroeg het ziekenhuispersoneel om hun inspanningen te verdubbelen, wat een terugdringing uitlokte van ontevreden verpleegsters op sociale media.
De regering heeft een commissie opgericht om de loonkwestie te onderzoeken met het oog op salarisonderhandelingen in 2024, maar de DSR wijst intussen op zo’n 5.000 vacatures, evenals een stijging van het aantal medewerkers dat elders solliciteert – tot 10 procent in oktober van 5 procent in februari – als bewijs van de morele crisis in het beroep.
Op langere termijn zullen overheden meer reservecapaciteit moeten opbouwen. “We hebben geleerd dat om veerkracht in het systeem te bouwen, je wat reserves moet creëren”, zegt Cecconi van ESICM. Volgens de intensive care-specialist is het tijdens een normale winter – buiten een pandemie – zeldzaam om meer dan 10 tot 15 procent van de bedden beschikbaar te hebben. Vaak zijn alle bedden gevuld.
Uitbreiding van het personeelsbestand zal hand in hand moeten gaan met capaciteitsuitbreiding. Cecconi zei dat het toevoegen van 10 intensive care-bedden een toename van 20 tot 60 verpleegkundigen en 10 artsen vereiste – en dat zijn fysiotherapeuten, apothekers en ander hulppersoneel niet meegerekend. Het opleiden van een intensive care-verpleegkundige kan vijf jaar duren, en een arts tot tien jaar.
“Ik weet niet zeker of mensen zich realiseren dat de ventilator waarschijnlijk het gemakkelijkst te vinden is”, zegt Cecconi.